Остеохондроз - захворювання хребта, яке характеризується дегенерацією міжхребцевого диска зі значним зниженням його висоти, склерозированием дискових поверхонь хребців і реактивним розростанням крайових остеофітів.
зміст
Уражена остеохондрозом хрящова тканина дисків поступово перероджується і перетворюється в подобу кісткової. Затверділий диск зменшується в розмірах, втрачає властивості амортизатора між хребцями і починає тиснути на нервові закінчення, що і призводить до появи хворобливих відчуттів.
Початкова стадія остеохондрозу найчастіше не проявляє себе якими-небудь неприємними відчуттями в області хребта і може діагностуватися, як захворювання внутрішніх органів, а істинний діагноз підтверджується тільки після проходження численних обстежень.
 За локалізацією остеохондроз розрізняють на, шийний, грудний, поперековий, крижовий і поширений остеохондроз. Найчастіше діагностується поперековий остеохондроз (понад 50% випадків), шийний (понад 25%) і поширений (близько 12%).
За локалізацією остеохондроз розрізняють на, шийний, грудний, поперековий, крижовий і поширений остеохондроз. Найчастіше діагностується поперековий остеохондроз (понад 50% випадків), шийний (понад 25%) і поширений (близько 12%).
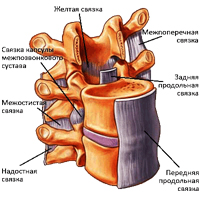
Міжхребцевий диск являє собою волокнисто-хрящову пластинку. В середині диска знаходиться ядро, оточене фіброзним кільцем (тканина, що нагадує сухожилля). Міжхребцевий диск не має своєї судинної системи і тому харчується за рахунок інших тканин. Важливим джерелом поживних речовин для диска є м'язи спини, саме їх дистрофія найчастіше призводить до розвитку остеохондрозу. При піднятті важких предметів, стрибках та інших фізичних навантаженнях, диски виконують роль амортизатора і підтримують необхідну відстань між хребцями. Оскільки найбільше навантаження припадає на поперековий відділ хребта, саме в ньому, найчастіше утворюються протрузії і міжхребцеві грижі, що є ускладненням остеохондрозу.
Протрузія міжхребцевого диска - випинання (пролапс) диска без розриву фіброзного кільця.
Грижа міжхребцевого диска - випинання (пролапс) диска з розривом фіброзного кільця і «витіканням» драглистого ядра. Особливо часто, грижа утворюється при травмі хребта або під час одночасного нахилу і повороту тулуба в сторону, тим більше, якщо в руках знаходиться важкий 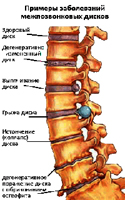 предмет. У цьому положенні, міжхребцеві диски відчувають дуже велике навантаження, тиск усередині міжхребцевого диска підвищується, хребці тиснуть на одну сторону диска і ядро вимушено зміщуватися в протилежний бік і тиснути на фіброзне кільце. В якийсь момент фіброзне кільце не витримує такого навантаження і відбувається випинання диска (фіброзне кільце розтягується, але залишається цілим) або утворюється грижа (фіброзне кільце рветься і через прорив «випливає» частина вмісту ядра). При збільшенні навантаження на хребет і створення умов підвищення тиску в ушкодженому міжхребцевому диску грижа збільшується в розмірах.
предмет. У цьому положенні, міжхребцеві диски відчувають дуже велике навантаження, тиск усередині міжхребцевого диска підвищується, хребці тиснуть на одну сторону диска і ядро вимушено зміщуватися в протилежний бік і тиснути на фіброзне кільце. В якийсь момент фіброзне кільце не витримує такого навантаження і відбувається випинання диска (фіброзне кільце розтягується, але залишається цілим) або утворюється грижа (фіброзне кільце рветься і через прорив «випливає» частина вмісту ядра). При збільшенні навантаження на хребет і створення умов підвищення тиску в ушкодженому міжхребцевому диску грижа збільшується в розмірах.
Дуже важливим є напрямок випинання і розміри грижі, якщо грижа виходить вперед або в сторони, це може привести до болю і порушення роботи деяких органів, а при випинання в сторону спинного мозку і його пошкодженні, наслідки можуть бути набагато серйозніше. Якщо міжхребцева грижа торкнулася нервові відростки або корінці певного сегмента хребта, то це призводить до порушення роботи того органу, за який і відповідає пошкоджений сегмент хребта.
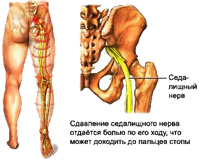
Можливий і інший варіант: внаслідок випинання диска в одну сторону, в протилежний стороні відстань між хребцями зменшується і це призводить до затискання нервових відростків вже самими хребцями. Міжхребцева грижа в поперековому відділі, найчастіше викликає біль в ногах, грижа в грудному відділі сприяє виникненню запаморочень, болів в області серця, порушень функцій органів дихання і т.д., грижа у шийному відділі може бути причиною головних болів, запаморочень, оніміння рук.
Найбільш небезпечні міжхребцеві грижі розміром більше 10 мм, різко звужують спинномозковий канал, що затискають кровоносні судини та травмуючи нервові закінчення, тривалий вплив на які призводить не тільки до сильного болю, а й до порушення кровообігу, втрати чутливості в кінцівках з подальшими ускладненнями.
Але найнебезпечнішими є секвеструвати грижі міжхребцевих дисків, т.е. грижі готові до руйнування або відриву фрагмента з подальшим опусканням його в спинномозковий канал, що може призвести до тяжких наслідків: порушень функцій тазових органів і паралічу нижніх кінцівок.
причини захворювання
Причини, що викликають зміни в міжхребцевих дисках, до кінця не вивчені. Люди починають відчувати прояви остеохондрозу найчастіше після 35 років. Розвитку і загостренню остеохондрозу хребта сприяють різні травми спини, статичні та динамічні перевантаження, а також вібрація. Чим старша людина, тим більше у нього проявів остеохондрозу. Але в останні роки все більше людей у віці від 18 до 30 років звертаються зі скаргами на болі в спині. Причин для раннього прояви захворювання чимало: слабка фізична підготовка, порушення постави і викривлення хребта, плоскостопість і зайва вага. І так, виділимо основні причини, що сприяють виникненню остеохондрозу:
- спадкова (генетична) схильність;
- порушення обміну речовин в організмі, інфекції, інтоксикації;
- надмірна вага, неправильне харчування (нестача мікроелементів і рідини);
- вікові зміни;
- травми хребта (удари, переломи);
- порушення постави, викривлення хребта, гіпермобільність (нестабільність) сегментів хребетного стовпа, плоскостопість;
- несприятливі екологічні умови;
- малорухливий спосіб життя;
- робота, пов'язана з підйомом тягарів, частими змінами положення тулуба (поворотами, згинання та розгинання, ривковимі рухами);
- тривалий вплив незручних поз в положенні стоячи, сидячи, лежачи, при підйомі і перенесенні вантажів, при виконанні іншої роботи, при якій збільшується тиск в дисках і навантаження на хребет в цілому;
- надмірні фізичні навантаження, нерівномірно розвинена кістково-м'язова система;
- перевантаження хребта, пов'язані із захворюваннями стопи, а також в результаті носіння незручного взуття, високих каблуків і вагітності у жінок;
- різке припинення регулярних тренувань професійними спортсменами;
- нервове перенапруження, стресові ситуації, куріння;
- переохолодження, несприятливі метеоумови (підвищена вологість повітря при низькій температурі).
Симптоми, характерні для остеохондрозу
Хворі, які страждають на остеохондроз, скаржаться на постійні болі в спині, до яких нерідко приєднується оніміння і відчуття ломоти в кінцівках. При відсутності адекватного лікування, відбувається схуднення і атрофія кінцівок. Основними симптомами остеохондрозу є:
- постійні болі в спині, відчуття оніміння і ломоти в кінцівках;
- посилення болю при різких рухах, фізичному навантаженні, підняття важких предметів, кашлі та чиханні;
- зменшення обсягу рухів, спазми м'язів;
- при остеохондрозі шийного відділу хребта: біль у руках, плечах, головні болі, можливий розвиток так званого синдрому хребетної артерії, який складається з наступних скарг: шум у голові, запаморочення, мелькання «мушок», кольорових плям перед очима у поєднанні з пекучим пульсуючої головним болем. Причиною синдрому хребетної артерії може бути її спазм у відповідь як на безпосереднє роздратування її симпатичного сплетення за рахунок кісткових розростань, грижі диска, артрозу міжхребцевого суглоба, так і рефлекторної реакції внаслідок подразнення будь-яких рецепторів хребта. Наявність синдрому хребетної артерії може погіршити перебіг коронарної або серцево-м'язової патології при їх наявності;
- при остеохондрозі грудного відділу хребта: біль в грудній клітці (як «кол» в грудях), в області серця та інших внутрішніх органах;
- при остеохондрозі попереково-крижового відділу хребта: біль в попереку, що іррадіює в крижі, нижні кінцівки, іноді до органів малого таза;
- ураження нервових корінців (при грижах міжхребцевих дисків, кісткових розростаннях, сподилолістезі, спондилоартроз): стріляючий біль і порушення чутливості, гіпотрофія, гіпотонія, слабкість в іннервіруємих м'язах, зниження рефлексів.
діагностика остеохондрозу
Встановлення попереднього діагнозу здійснюється при первинному огляді пацієнта. Огляд зазвичай проводить лікар-невролог у зв'язку зі скаргами хворого на місцеві зміни, які можуть проявлятися больовим синдромом, деформацією або обмеженням рухливості. Хребет досліджують в положенні хворого стоячи, сидячи та лежачи, як в спокої, так і в русі. Рівень ураження хребта визначають шляхом відліку числа хребців від певних анатомічних орієнтирів або за спеціальною схемою.
При огляді спини звертають увагу на поставу, особливості будови тулуба, відзначають лінію остистих відростків (серединна борозна спини), нижні кути лопаток, гребені клубових кісток, бічні контури талії і шиї, положення надплечій, відхилення меж'ягодічной борозни від вертикалі, виявляють випинання остистих відростків, звертають увагу на рельєф м'язів, розташованих поряд з хребтом.
Обмацування хребта дозволяє доповнити дані огляду (наявність або відсутність деформації), визначити локалізацію, ступінь і характер хворобливості. При обмацуванні відзначають також напруження м'язів, розташованих поряд з хребтом, т.до. більшість травм і захворювань хребта супроводжується підвищенням м'язового тонусу.
Згинання хребта використовується з метою визначення амплітуди рухів в різних відділах хребта.
Основну роль в дослідженні хребта відводять рентгенографії, комп'ютерної томографії та магнітно-резонансної томографії, за допомогою яких визначається рівень ураження, уточнюється і конкретизується діагноз, виявляються приховані патології. Дані діагностики дозволяють лікарю визначити тактику лікування і вибрати найбільш ефективні методи лікування.
Методи лікування остеохондрозу та його ускладнень
 Лікування остеохондрозу та його ускладнень проводять за допомогою консервативних методів, спрямованих на усунення больового синдрому, порушень функції спинномозкових корінців і попередження прогресування дистрофічних змін в структурах хребта. При неефективності консервативного лікування і за спеціальними показаннями проводиться оперативне (хірургічне) лікування, обсяг якого залежить від рівня ураження і клінічних проявів захворювання.
Лікування остеохондрозу та його ускладнень проводять за допомогою консервативних методів, спрямованих на усунення больового синдрому, порушень функції спинномозкових корінців і попередження прогресування дистрофічних змін в структурах хребта. При неефективності консервативного лікування і за спеціальними показаннями проводиться оперативне (хірургічне) лікування, обсяг якого залежить від рівня ураження і клінічних проявів захворювання.
Тривалість лікування остеохондрозу та його ускладнень в основному залежить від тяжкості захворювання, вікових змін, застосовуваних методів лікування, а також сумлінного виконання призначень і рекомендацій лікаря. Як показує практика, активна фаза лікування в більшості випадків триває 1-3 місяці при застосуванні консервативних методів, а відновлювальний період після операції - близько 1 року.
На початку лікування у деяких пацієнтів можливе посилення больового синдрому, пов'язане з реакцією м'язової системи та інших утворень на незвичні для організму впливу. Больові відчуття купіруються в короткі терміни застосуванням фізіотерапевтичних процедур, медикаментозних препаратів, а також спеціальних фізичних вправ. Результат лікування багато в чому залежить від поведінки самих пацієнтів, від яких потрібно терпіння, завзятість, наполегливість, певна сила волі, а також бажання одужати. Найбільшу ефективність консервативної терапії і реабілітації після хірургічного втручання можна досягти в умовах спеціалізованих медичних центрів і санаторіях, оснащених сучасною діагностичною і лікувальною базою, а також висококваліфікованими практикуючими фахівцями, що застосовують комплексне лікування захворювань опорно-рухового апарату.
Комплексне консервативне лікування включає в себе лікувальну фізкультуру, фізіотерапію, масаж, мануальну терапію, витягування (тракцию) хребта, рефлексотерапію, медикаментозну терапію.
Лікувальна фізкультура (ЛФК) - основний метод консервативного лікування захворювань опорно-рухового апарату, полягає в створенні дозованих навантажень, спрямованих на декомпресію нервових корінців, корекцію і зміцнення м'язового корсету, збільшення обсягу та вироблення певного стереотипу рухів і правильної постави, надання зв'язкового-м'язового апарату необхідної гнучкості, а також на профілактику ускладнень. Це досягається регулярними заняттями на реабілітаційному обладнанні і суглобової гімнастикою. В результаті виконання вправ поліпшується кровообіг, нормалізується обмін речовин і харчування міжхребцевих дисків, збільшується міжхребцевий простір, формується м'язовий корсет і зменшується навантаження на хребет.
фізіотерапія - метод лікування, в якому використовуються фізичні фактори: струми низької частоти, магнітні поля, ультразвук, лазер і ін. Застосовується для зняття больового синдрому, запальних процесів, реабілітації після травм і операцій. При використанні методів фізіотерапії скорочуються терміни лікування багатьох захворювань, підвищується ефективність застосування медикаментів і зниження їх дозування, відсутні побічні ефекти, властиві медикаментозному лікуванню.
масаж - це сукупність прийомів механічного дозованого впливу у вигляді тертя, тиску, вібрації, проведених безпосередньо на поверхні тіла людини руками. Ефективно знімає м'язову напругу, м'язові болі, покращує кровообіг, має загальнозміцнюючу дію.
Мануальна терапія - індивідуально підібране мануальне вплив на кістково-м'язову систему для зняття гострих і хронічних болів в хребті і суглобах, а також збільшення обсягу рухів і корекції постави. Одним з напрямків мануальної терапії є Вісцелярна мануальна терапія, яка сприяє відновленню нормальної рухливості органів, покращує кровопостачання, лімфоціркуляцію, нормалізує обмін речовин, відновлює імунітет, запобігає загострення хронічних захворювань.
Витягування (тракція) хребта - ефективний метод лікування больових синдромів в хребті, і суглобах з використанням індивідуально підібраною навантаження з використанням спеціального обладнання. Процедура спрямована на збільшення міжхребцевого простору, зняття болю і відновлення анатомічно правильної форми хребта.
рефлексотерапія - різні лікувальні прийоми і методи впливу на рефлексогенні зони тіла людини і акупунктурні точки. Застосування рефлексотерапії в поєднанні з іншими лікувальними методами, істотно збільшує їх ефективність. Найбільш часто рефлексотерапію застосовують при остеохондрозі, супроводжуваному больовим синдромом, захворюваннях нервової системи, порушеннях сну, психічної неврівноваженості, а також при надмірній вазі і тютюнопаління. Впливаючи на певні точки можна приводити організм в гармонію і лікувати багато захворювань.
Медикаментозна терапія показана в період загострення захворювання, спрямована на купірування больового синдрому, зняття запального процесу і посилення обмінних процесів шляхом прийому або введення лікарських засобів за допомогою внутрішньом'язових або внутрішньовенних ін'єкцій. Хоча кожен з вище перерахованих методів є високоефективним, все-таки стійкий терапевтичний ефект можна отримати тільки при поєднанні їх із заняттями на реабілітаційному обладнанні, т.е. при створенні повноцінного м'язового корсету.
Рекомендації щодо попередження та профілактики остеохондрозу
Для профілактики остеохондрозу або зменшення болю людям, що страждають цим захворюванням, рекомендується, як можна більшу кількість часу перебувати в такому положенні, при якому навантаження на міжхребцеві диски буде мінімальною, і в той же час, потрібно якомога частіше розминати м'язи спини для того, що б підтримувати обмінні процеси навколо хребта. Загальні рекомендації зводяться до дотримання правил здорового способу життя, крім того, в кожному конкретному випадку лікар визначає і приватні рекомендації.
Для профілактики остеохондрозу слід дотримуватися таких правил:
Не перевантажуйте хребет, не створюйте умов, що сприяють підвищенню тиску в міжхребцевих дисках:
- обмежте вертикальні навантаження;
- Не робіть різких рухів, особливо поворотів тулуба при нахилі;
- уникайте падінь і стрибків з великої висоти, травм і забоїв хребта;
- частіше міняйте положення тіла;
- тримайте спину рівно;
- намагайтеся зберігати природні фізіологічні вигини хребта: в положенні лежачи, навантаження на хребет мінімальна, але ліжко повинна бути полужесткой (бажано спати на суцільному ортопедичному матраці і ортопедичної подушці); в положенні сидячи спину тримати рівно за рахунок м'язів або притискуючи її до спинки стільця або крісла (сидіння має бути досить жорстким, а спинка мати вигин в районі попереку), голову тримайте прямо; в положенні стоячи частіше міняйте ногу, на яку спираєтесь; вставати з ліжка або зі стільця, а також лягати і сідати, слід за допомогою рук не напружуючи і не згинаючи спину;
- перед фізичним навантаженням випийте води і помасажуйте спину, це розжене кров, прискорить обмінні процеси і дозволить міжхребцевих дисків увібрати достатня кількість вологи;
- Не підіймайте ви і не тримайте важкі предмети на витягнутих руках, для підняття предмета сядьте навпочіпки, а потім вставайте разом з ним, при цьому предмети повинні перебувати якомога ближче до тулуба;
- під час переміщення вантажів намагайтеся рівномірно розподіляти навантаження, тобто не носите сумки в одній руці і т.д., якщо доводиться нести предмет перед собою, тримайте його якомога ближче до тіла, і, передаючи його, чи не витягайте руки вперед, а також використовуйте для перенесення ваги візки, сумки або валізи на коліщатках, рюкзаки;
- при виконанні важкої роботи, пов'язаної з підйомом, пересуванням або перенесенням ваги використовуйте широкий пояс або спеціальний корсет;
- для осіб, які страждають на остеохондроз, не слід піднімати вантаж більше 10 кг;
- при виконанні якої-небудь роботи намагайтеся, якнайменше нахилятися і перебувати в зігнутому стані і періодично розвантажуйте хребет (вис на перекладині, потягування з підйомом рук, відпочинок лежачи);
- носіть зручне взуття, жінкам слід обмежити ходіння у взутті на високих підборах;
Регулярно виконуйте фізичні вправи, спрямовані на зміцнення і підтримку м'язового корсету. Корисні заняття плаванням.
Приймайте контрастний душ, гартують організм.
Чи не переохолоджуватися.
Уникайте скандалів, стресових ситуацій.
правильно харчуйтеся.
Не паліть.
Комплекс фізичних вправ для самостійних занять
Комплекс призначений для профілактики остеохондрозу різних відділів хребта. Щоденне виконання фізичних вправ допоможе зміцнити м'язи, зберегти хребет гнучким і рухомим. Комплекс служить доповненням до регулярних занять силовими вправами, спрямованими на зміцнення і підтримку м'язового корсету.
Фізичні вправи для шийного відділу хребта:
- Натисніть лобом на долоню і напружте м'язи шиї. Вправа виконайте 3 рази по 7 секунд. Потім на долоню натисніть потилицею також 3 рази по 7 секунд.
- Напружуючи м'язи шиї, натиснете лівим скронею на ліву долоню (3 рази по 7 секунд), а потім правим скронею натисніть на праву долоню (3 рази по 7 секунд).
- Голову злегка закиньте назад. Долаючи опір напружених м'язів шиї, притисніть підборіддя до яремної ямці. Виконайте вправу не менше 5 разів.
- Голову і плечі тримайте прямо. Повільно поверніть голову максимально вправо (5 раз). Стільки ж разів виконайте рух вліво.
- Підборіддя опустіть до шиї. Поверніть голову спочатку 5 разів вправо, а потім 5 раз вліво.
- Голову закиньте назад. Постарайтеся торкнутися правим вухом правого плеча (5 раз). Виконайте це ж рух, намагаючись лівим вухом торкнутися лівого плеча (5 раз).
Фізичні вправи для грудного відділу хребта:
- І.п. - роблячи вдих, встаньте прямо, руки вниз, ноги разом. Витягніть руки вгору - видих. Прогніться назад і зробіть глибокий вдих. Потім опустіть руки, нахиліться вперед, трохи заокруглені спину, опустіть плечі і голову - видих. Повторіть 8 - 10 разів.
- І.п. - сидячи на стільці. Заведіть руки за голову - вдих, максимально прогніться назад 3 - 5 разів, спираючись лопатками об спинку стільця - видих.
- І.п. - встаньте на карачки. Максимально прогнила спину і затримайтеся на 2 - 3 секунди в цьому положенні. Голову тримайте прямо. дихання довільне. Повторіть вправу 5 - 7 разів.
- І.п. - ляжте на живіт і упріться руками в підлогу. Силою максимально прогніться назад, намагаючись відірвати корпус від статі. дихання довільне. Повторіть вправу 5 - 8 разів.
- І.п. - лежачи на животі, руки вздовж тіла. Прогніться в грудному відділі хребта, намагаючись максимально підняти вгору голову і ноги. дихання довільне. Повторіть вправу 5 - 8 разів.
Фізичні вправи для поперекового відділу хребта:
- Віс або полувіс протягом 70 сек. на перекладині, яку можна прибити над дверима.
- І.п. - стоячи, руки на стегнах. Нахили вперед, назад, вправо, вліво. Повторіть по 10 разів в кожну сторону.
- І.п. - стоячи, руки на стегнах. Рух тазом вперед, назад. Повторіть по 10 разів в кожну сторону.
- І.п. - стоячи на колінах, упор прямими руками в підлогу. Склалася як складаний ножик, потім поверніться у вихідне положення. Повторіть 15 - 20 разів.
- І.п. - лежачи на животі, упор зігнутими руками в підлогу. Випряміть руки, відіжміть від підлоги, не відриваючи ніг. Повторіть 10 - 15 разів.
- І.п. - стоячи на колінах, упор прямими руками в підлогу. Максимально прогнила спину вгору, поверніться в і.п. Повторіть 10 - 15 разів.
- І.п. - лежачи на спині. Притисніть зігнуті в колінах ноги до грудей. Повторіть 10 - 15 разів.
Рекомендації для хворих, які перенесли операцію з видалення грижі міжхребцевого диска
Процес реабілітації займає від 3 місяців до 1 року після операції в залежності від її складності. Після 6 місяців пацієнтам рекомендується продовжувати заняття на реабілітаційному обладнанні під контролем лікаря ЛФК або інструктора з метою профілактики рецидиву грижі міжхребцевого диска, для чого індивідуально підбирається комплекс вправ для створення м'язового корсету і поліпшення кровообігу в проблемних зонах.
Відновлювальний період проходить під наглядом лікаря невролога, який призначає курс медикаментозної терапії, рекомендує консультації інших фахівців для більш ефективного лікування.
Відновлювальний період проходить під наглядом лікаря невролога, який призначає курс медикаментозної терапії, рекомендує консультації інших фахівців для більш ефективного лікування.
Ранній реабілітаційний період (від 1-ого до 3-х місяців).
рекомендації:
- Не сидіти протягом 3-6 тижнів після операції (в залежності від тяжкості операції).
- Чи не робити різких і глибоких рухів в хребті, нахили вперед, в сторони, скручування спини в поперековому відділі хребта протягом 1-2 місяців після операції.
- Чи не сідати за кермо і не їздити в транспорті в положенні сидячи протягом 2-3 місяців після операції (можна їздити в якості пасажира напівлежачи, розклавши сидіння).
- Чи не піднімати більше 3-5 кілограм протягом 3 місяців.
- Протягом 3 місяців після операції не дотримуються їздити на велосипеді, займатися ігровими видами спорту (футбол, волейбол, баскетбол, теніс і т.д.).
- Періодично розвантажувати хребет (відпочинок в положенні лежачи по 20-30 хвилин протягом дня).
- Носіння післяопераційного корсета не більше 3 годин на день.
- Бажано не курити і не вживати алкоголь протягом всього терміну реабілітації. Інтимна життя не протипоказана.
реабілітація:
Як тільки пацієнтові дозволено ходити, він повинен проконсультуватися з лікарем ЛФК щодо термінів призначення і комплексу лікувальної фізкультури, які залежать від обсягу та характеру оперативного втручання, а також післяопераційних ускладнень. Через місяць після неускладненій операції показані заняття в гімнастичному залі (не в тренажерному!) Під контролем лікаря ЛФК, без станових навантажень. Корисно плавання на животі.
Через місяць після операції в неускладнених випадках можна приступати до роботи (питання про терміни і конкретно виконуваній роботі вирішується в кожному випадку індивідуально з лікарем).
Пізній реабілітаційний період (3-6 місяців).
рекомендації:
Не рекомендується піднімати більше 5-8 кілограм, особливо без розминки і розігрівання м'язів спини, стрибки з висоти, тривалі поїздки на автомобілі.
При виході на вулицю в негоду: вітер, дощ, низька температура, бажано надіти на область попереку утеплюючий пояс.
Носіння корсета, особливо тривале, не рекомендується щоб уникнути атрофії довгих м'язів спини.
реабілітація:
У цьому період можна обережно під контролем лікаря ЛФК починати формування м'язового корсету, займаючись вправами на зміцнення м'язів спини.
Після 6 місяців і не рідше 2-х разів на рік рекомендується проходити курс масажу, фізіотерапії і щадить мануальної терапії на всі відділи хребта.
Здоровий спосіб життя, відмова від куріння, регулярні заняття в гімнастичному залі, плавання, лазня, обмеження підняття важких предметів значно зменшують ризик розвитку гриж міжхребцевих дисків.
Для профілактики болю в спині слід уникати: стресів, переохолоджень, тривалого монотонного праці у вимушеній позі, підняття важких предметів, різких рухів на холодні, що не розігріті м'язи, появи надмірної ваги тіла.
Крім того, на будь-якому етапі реабілітації можна включити в комплекс реабілітаційних заходів голкорефлексотерапії і фізіотерапію.