Нерідко хронічні захворювання жовчного міхура та жовчних проток вперше починаються у жінок під час вагітності. Наприклад, одним з факторів ризику розвитку каменів в жовчному міхурі вважається вагітність. Прочитайте, що робити в таких випадках.
зміст
 Хронічний холецистит – хронічне рецидивуюче захворювання, пов'язане з наявністю запальних змін в стінці жовчного міхура. У його розвитку основну роль грають два фактори: інфекція і застій жовчі, зумовлений дискинетическими порушеннями. Останні, як правило, і обумовлюють клінічні прояви хвороби.
Хронічний холецистит – хронічне рецидивуюче захворювання, пов'язане з наявністю запальних змін в стінці жовчного міхура. У його розвитку основну роль грають два фактори: інфекція і застій жовчі, зумовлений дискинетическими порушеннями. Останні, як правило, і обумовлюють клінічні прояви хвороби.
Для вагітних характерні гипомоторная порушення, оскільки основним гормоном, які переважають у другу половину вагітності є прогестерон, розслабляючий все гладеньких органи (основний фізіологічний сенс його дії в організмі вагітної – розслаблення матки, перешкода передчасних пологів, викидня). В основі гипомоторной дискінезії лежить недостатнє, слабке спорожнення жовчного міхура. Саме рухові порушення і визначають клінічні прояви хронічного холециститу у вагітних, а не запалення.
Зазвичай жінку турбують болі в правому підребер'ї. Залежно від виду дискінезії превалюють тупі ниючі болі, відчуття тяжкості в правому підребер'ї (при супутній гипомоторной дискінезії), або навпаки, гострі, переймоподібні (при гипермоторной). Болі можуть супроводжуватися диспептичними явищами: відчуттям гіркоти у роті, нудотою, блювотою, відрижка повітрям, печією, здуттям живота. Помічено посилення або поява болю після погрішностей в дієті.
Наш власний багаторічний досвід спостереження за вагітними показав, що приблизно 1/4 жінок, які страждають холециститом, пов'язують появу або посилення болю в правому підребер'ї з ворушіннями плода і його положенням в матці. Іноді жінку турбує відчуття печіння шкіри в області правого підребер'я, під правою лопаткою – це так звані зони шкірної гіперестезії (підвищеної чутливості) Захар'їна-Геда. Боятися цього неприємного відчуття не слід, так як воно є «продовженням» больових відчуттів, а не результатом приєднання будь-якого нового захворювання або ускладнення.
У діагностиці захворювань жовчного міхура провідне значення сьогодні належить ультразвукового дослідження, в процесі якого фахівець робить висновок про характер виявлених порушень, можливу наявність чи відсутність каменів.
Вагітність частіше погіршує перебіг меморіалу, давнього холециститу, загострення захворювання трапляється в половині випадків, причому в більшості своїй в третьому триместрі. А в клінічній картині загострення превалюють симптоми гипомоторной дискінезії. Хронічний холецистит в свою чергу відбивається на перебігу вагітності. Часто спостерігаються болісна нудота, токсикоз – блювота вагітних, трохи рідше – слинотеча. Причому ранній токсикоз затягується до 16 – 20, а іноді і 28 – 29 тижнів вагітності.
лікування
Принципи лікування хронічного холециститу у вагітних ті ж, що і у невагітних. Дієтотерапія (стіл № 5) проводиться без занадто обмежень при дотриманні оптимальних (для кожного терміну вагітності) співвідношення між білками, жирами і вуглеводами. Обмеження стосуються тугоплавких жирів, грубої їжі, виключають прянощі, соління, маринади, смажені страви, копченості. Їжа приймається дрібними порціями не менше 5 – 6 раз в день. При супутньої гипомоторной дискінезії жовчного міхура в раціон включаються «холецістокінетіческім», тобто сприяють скороченню жовчного міхура продукти: неміцні м'ясні чи рибні бульйони, супи, вершки, сметана, яйця всмятку. Корисно включати продукти багаті ліпотропні речовинами (творог, білковий омлет, тріска).
Має позитивне лікувальну дію в період відсутності нападів холециститу і набряків пиття мінеральних вод типу Єсентуки № 4 і № 17, смирновской, Славяновская, сульфатного нарзану. Мінеральна вода вживається по 200 мл у теплому вигляді 3 рази на день за 1 – 1,5 години до їжі протягом 14 – 21 дня. У 3 триместрі, коли бажано зменшити кількість рідини, що випивається, лікування мінеральними водами не показано.
Всім без винятку вагітним, які страждають на хронічний холецистит, рекомендуються жовчогінні засоби. В першу чергу слід назвати сорбіт або ксиліт, які застосовують у вигляді 10 – 15% -ного розчину по 50 – 70 мл за 30 хвилин до їжі 2 – 3 рази на день. Володіючи послаблюючу дію вони можуть надати користь вагітної і в цьому плані. Найбільш доцільний прийом препаратів рослинного походження у вигляді відварів, приготованих самостійно. Найпростіший спосіб – заварити як чай з розрахунку 1 столова ложка рослинної сировини (квітки безсмертника піщаного, кукурудзяні рильця, лист м'яти перцевої, насіння кропу, плоди шипшини, корінь барбарису, окремо або в суміші в 1: 1) на 1 склянку окропу. Після проціджування приймають по 1 | 3 склянки в теплому вигляді за 30 хвилин до їжі 3 рази на день. Особливо в другій половині вагітності, коли необхідно строго враховувати кількість споживаної рідини, зручно застосовувати фламин (екстракт цмину піскового) по 1 – 2 таблетці 3 рази на день за 30 хвилин до їжі. При призначенні відвару суміші жовчогінних трав відзначається і позитивний діурез, так як вони мають достатній сечогінну дію.
Для боротьби із застоєм жовчі, попередньо порадившись з лікарем, можна провести «сліпе» зондування або тюбаж з рослинним маслом (30 – 40 мл кукурудзяного або оливкового масла), карловарською сіллю або сіллю Барбара (1 чайна ложка на склянку води), мінеральною водою (500 мл в теплому вигляді, за відсутності набряків) Для проведення тюбажа вранці натщесерце потрібно випити названі кошти, лягти в тепле ліжко на правий бік на 1,5 – 2 години. Грілку ставити вагітної не обов'язково.
При гострих болях у правому підребер'ї можна прийняти но-шпу, баралгін.
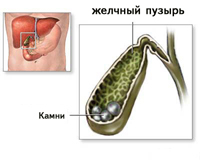
Жовчнокам'яна хвороба (холелітіаз, холецистит) – захворювання, що характеризується утворенням жовчних каменів в жовчних протоках або жовчному міхурі. Багато вчених дотримуються думки, що саме вагітність, сприяє утворенню каменів, розвитку хвороби.
Поза загостренням жовчнокам'яна хвороба може проявлятися почуттям тяжкості в правому підребер'ї, поруч диспепсичних явищ (нудота, гіркота в роті і т.д.). Однак в загострення, тобто при розвитку жовчної, інша назва печінкової коліки, хвороба має яскраву клінічну симптоматику, що залежить від місця розташування каменів, їх розміру, активності супутньої інфекції. Зазвичай колька розвивається пізно ввечері або вночі, як правило, після погрішностей в дієті, внаслідок переживань, обумовлених негативними емоціями (частіше емоції гніву). Тряска їзда напередодні, інтенсивні ворушіння плода також можуть спровокувати коліки. Больовий напад у правому підребер'ї, але може бути в епігастрії і навіть лівому підребер'ї, інтенсивний, біль іррадіює («віддає») В праве плече, лопатку, шию, триває від 15 – 40 хвилин до 12 годин, якщо не вжито заходів.
Обмацування області правого підребер'я викликає різку хворобливість. Біль супроводжується нудотою, блювотою, гіркотою в роті, печією, здуттям живота. При закупорці загальної жовчної протоки каменем може з'явитися жовтяниця як при гострому вірусному гепатиті, темна сеча, знебарвлений кал.
Вагітність сприяє прояву приховано протікає жовчнокам'яної хвороби. Тобто у жінок з холелітіазом поява клінічних ознак хвороби не є рідкістю. Досить часто у даної групи хворих початок вагітності супроводжується раннім токсикозом – блювотою вагітних. Загострення захворювання частіше відбувається в другому триместрі вагітності.
Лікування жовчнокам'яної хвороби багато в чому схоже з таким при холециститі (лікувальне харчування, легкі жовчогінні засоби). При появі болю допустимо прийом болезаспокійливих і спазмолітичних препаратів (баралгін, ношпа, папаверину гідрохлорид, анальгін). Якщо протягом години біль не заспокоюється, жінка повинна звернутися до лікаря (викликати бригаду швидкої медичної допомоги) для проведення більш інтенсивних лікувальних заходів.
В останні роки для лікування жовчнокам'яної хвороби застосовуються препарати, що сприяють розчиненню каменів (Хено і урсодезоксихолевая кислоти), проте вагітним категорично заборонено проводити такий вид терапії (доведено негативний вплив цих препаратів на формування плоду), як втім і дроблення конкрементів (ударно-хвильова літотрипсія). У разі крайньої необхідності під час вагітності може бути проведене оперативне лікування - операція холецистектомії (видалення жовчного міхура).
Вагітність після видалення жовчного міхура
В останні два десятиліття в усьому світі паралельно з ростом числа хворих на хронічний жовчнокам'яну хворобу неухильно збільшується і число холецистектомій. Операції на жовчному міхурі стають найбільш частим, після апендектомії, втручанням на органах черевної порожнини. Приблизно у 80 – 90% хворих холецистектомія не викликає помітних порушень в організмі. Однак під час вагітності можуть статися розлади травної системи і до цього жінка повинна бути готова (але, страх, що станеться «розрив печінки» – не обгрунтований).
У частини пацієнтів після оперативного лікування з приводу жовчнокам'яної хвороби розвивається так званий постхолецистектомічний синдром. Він проявляється болями в правому підребер'ї, диспепсичними скаргами (нудота, гіркота в роті, печія і т.д.), Створюється враження, що хвороба повернулася знову. Тому всім вагітним, які перенесли в минулому операцію холецистектомії, необхідно перебувати під наглядом у терапевта жіночої консультації і проводити профілактичні заходи, спрямовані на попередження розвитку можливих ускладнень. Їм слід дотримуватися режиму харчування (5 – 6 раз в день, дрібними порціями) і дієту типу 5 стола. Показаний прийом жовчогінних препаратів (наприклад, фламина), проведення «сліпих» тюбажей.