Як проводиться лікування дистрофії? Як організувати догляд хворого? Якою має бути дієта при лікуванні дистрофії? Відповіді на ці питання ви знайдете в статті.
зміст
лікування дистрофії
Лікувальні заходи залежать від виду дистрофії і ступеня її тяжкості. Перш за все вони включають усунення етіологічних чинників, організацію режиму і оптимальних для дитини умов навколишнього середовища. Першорядне значення має дієтотерапія. Необхідні також санація вогнищ хронічної інфекції, лікування супутніх захворювань, попередження вторинних інфекцій, боротьба з гіподинамією.
організація догляду
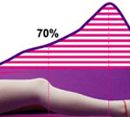
Дітей з гіпотрофією I ступеня лікують вдома під наглядом дільничного педіатра без зміни звичайного режиму, відповідного їх віку. Лікування дітей з гіпотрофією II і III ступенів проводять в умовах стаціонару з обов'язковою організацією щадного режиму: дитину слід захистити від усіх зайвих подразників (світлових, звукових та ін.). Бажано утримання дитини в боксі зі створенням оптимального мікроклімату (температура повітря 27-30 °С, вологість 60-70%, часте провітрювання); мати госпіталізують разом з дитиною. Під час прогулянок дитини потрібно тримати на руках, стежити за тим, щоб кисті і стопи були теплими (використовують грілки, шкарпетки, рукавиці). Підвищення емоційного тонусу слід домагатися ласкавим поводженням з хворим, застосуванням масажу і гімнастики. При гіпотрофії III ступеня, особливо при м'язовому гіпертонусі, масаж проводять з великою обережністю і тільки погладжуючий.
дієтотерапія
Дієта становить основу раціонального лікування дистрофії (в першу чергу гіпотрофії). Дієтотерапію можна розділити на два етапи:
- з'ясування переносимості різної їжі;
- поступове збільшення обсягу їжі і корекція її якості до досягнення фізіологічної вікової норми.
Перший етап триває від 3-4 до 10-12 днів, другий - до одужання.
Загальні принципи дієтотерапії, що рекомендуються при лікуванні дистрофій:
 «омолодження» дієти - застосування продуктів харчування, призначених для дітей більш молодшого віку (грудне молоко, кисломолочні адаптовані суміші на основі гідролізатів білка);
«омолодження» дієти - застосування продуктів харчування, призначених для дітей більш молодшого віку (грудне молоко, кисломолочні адаптовані суміші на основі гідролізатів білка);
- дробове харчування - часте годування (наприклад, до 10 разів на добу при гіпотрофії III ступеня) зі зменшенням кількості їжі на один прийом;
- щотижневий розрахунок харчової навантаження за кількістю білків, жирів і вуглеводів з корекцією відповідно до збільшення маси тіла;
- регулярний контроль коректності лікування (ведення харчового щоденника із зазначенням кількості їжі, випитої рідини, діурезу і характеристики стільця; складання «ваговій кривою», копрологическое дослідження і ін.).
Розрахунок харчування при гіпотрофії I ступеня виконують на що повинна (відповідну віку) масу тіла дитини з повним задоволенням його потреб в основних компонентах їжі, мікроелементах і вітамінах. При гіпотрофії II і III ступенів в перші 2-3 дні обсяг їжі обмежують до 1 / 3-1 / 2 для долженствуют маси тіла. В подальшому його поступово збільшують до 2 / 3-3 / 5 добового раціону здорової дитини. Відсутній обсяг харчування заповнюють рідиною - овочевими та фруктовими соками, 5% розчином глюкози. Після досягнення належного за віком обсягу їжі кількість білків і вуглеводів розраховують на що повинна масу тіла, а жирів - на фактичну. Якщо у дитини в процесі збільшення кількості їжі немає диспепсії, а маса тіла збільшується (зазвичай це відбувається через 1 - 12 днів від початку лікування), поступово проводять якісну корекцію харчування, всі інгредієнти розраховують на що повинна масу тіла (білки і жири - 4-4 , 5 г / кг, вуглеводи - 13-16 г / кг).
Лікарська терапія
Ферменти обов'язково призначають при будь-якого ступеня гіпотрофії як через збільшення харчової навантаження при лікуванні, так і в зв'язку зі зниженням активності власних ферментів шлунково-кишкового тракту хворого. Ферментотерапію проводять тривалий час, змінюючи препарати: сичужні ферменти (абомин), панкреатин + жовчі компоненти + гемицеллюлаза (фестал), при великій кількості нейтрального жиру і жирних кислот в копрограмме - панкреатин, панзинорм. Патогенетично обгрунтовано та застосування вітамінів, в першу чергу аскорбінової кислоти, піридоксину і тіаміну. Стимулююча терапія включає чергуються курси маточного молочка (апілак), пентоксил, женьшеню та інших засобів. При розвитку інфекційного захворювання вводять Ig.